Dominar el diagnóstico de la esquizofrenia
- Sin un análisis de sangre ni un estudio de imagen cerebral definitivo para detectar la esquizofrenia, los médicos deben basarse primordialmente en los síntomas clínicos para establecer un diagnóstico adecuado, prestando especial atención a los síntomas que puedan sugerir un diagnóstico diferencial.
- Aunque son algo diferentes, la Clasificación Internacional de Enfermedades (CIE) y el Manual diagnóstico y estadístico de los trastornos mentales (DSM) proporcionan directrices para la caracterización y el diagnóstico de la esquizofrenia.
- Se dispone de escalas validadas y consolidadas para evaluar los síntomas positivos y negativos y para especificar la gravedad de la enfermedad; se han diseñado específicamente escalas más modernas para evaluar los síntomas negativos.
En esta sección
Sin análisis de sangre ni estudios cerebrales… ¿Cómo se diagnostica?
Dado que no hay ningún análisis de sangre ni ningún estudio de imagen cerebral para la esquizofrenia, hay que prestar mucha atención al conjunto de síntomas que mejor definen la esquizofrenia para garantizar un diagnóstico exacto. La definición de esquizofrenia ha evolucionado a través de los conceptos de Kraepelin (abulia, cronicidad y evolución desfavorable), Bleuler (síntomas fundamentales [debilidad asociativa, embotamiento afectivo, abulia, autismo, ambivalencia, atención] y síntomas complementarios [alucinaciones, delirios]) y Schneider (distorsión de la realidad/síntomas positivos), de modo que la importancia relativa de las diversas perspectivas ha ido cambiando a lo largo del tiempo1. El desarrollo del Manual diagnóstico y estadístico de los trastornos mentales (DSM) y la Clasificación Internacional de Enfermedades (CIE) de la Organización Mundial de la Salud ayudó a definir las características esenciales de la esquizofrenia, aunque los criterios utilizados para diagnosticar el trastorno siguen evolucionando. Los criterios de la CIE y el DSM para la esquizofrenia son ligeramente distintos, pero ambos se utilizan habitualmente para identificar los síntomas y diagnosticar el trastorno y codificarlo.
Criterios diagnósticos de la esquizofrenia2,3
Como cabe esperar en cualquier sistema de clasificación, la importancia de algunos aspectos de la esquizofrenia ha desaparecido en las estrategias dimensionales del DSM y la CIE. Por ejemplo, aunque los síntomas positivos son la característica diagnóstica predominante de la esquizofrenia en ambos sistemas, los síntomas negativos no son suficientes por sí solos para cumplir los criterios para el diagnóstico de esquizofrenia, a pesar de su influencia en el funcionamiento y su presencia en las primeras fases de la enfermedad (en gran medida, antes incluso de que un episodio psicótico agudo dé lugar a un diagnóstico)4,6. Además, el deterioro neurocognitivo, otro componente esencial de la esquizofrenia, no se menciona como criterio diagnóstico en ninguno de los sistemas de clasificación7. Estas observaciones deben considerarse grandes limitaciones de la estrategia dimensional utilizada actualmente para diagnosticar la esquizofrenia.
Medición de los síntomas de la esquizofrenia: Escalas clínicas
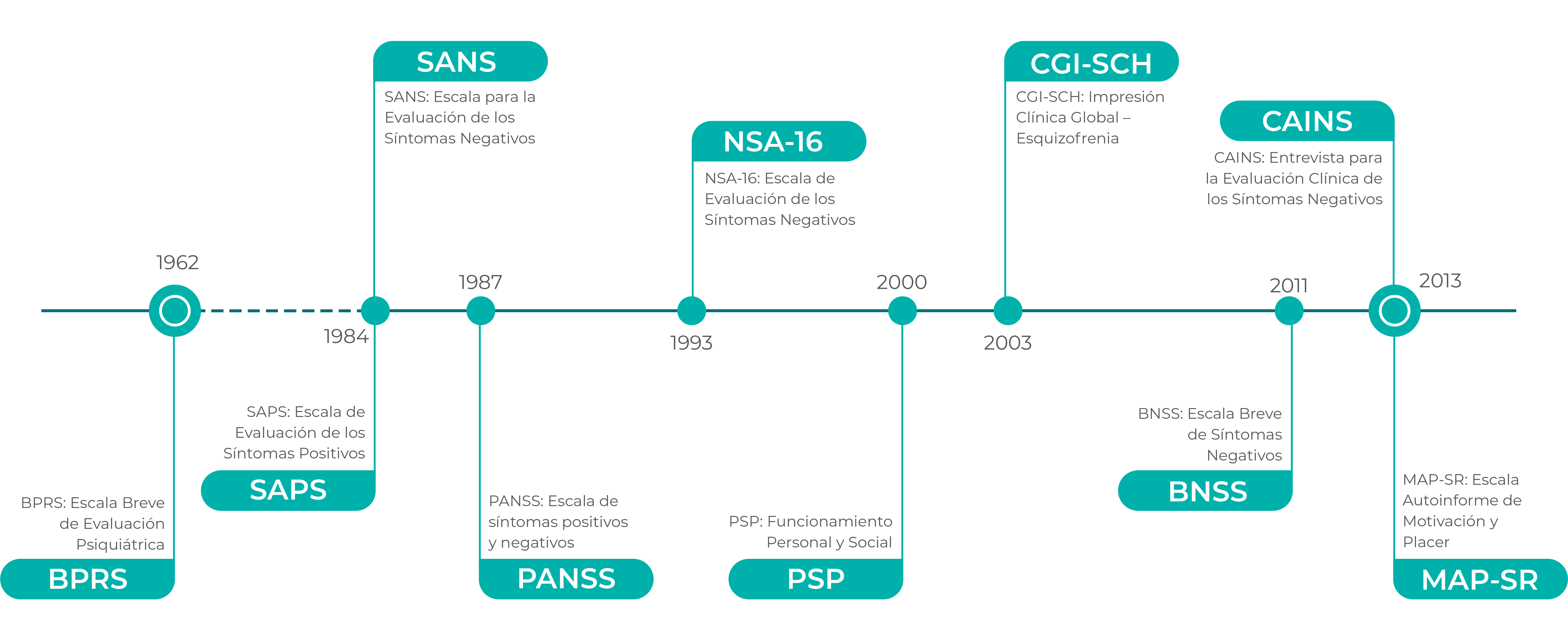
Las escalas clínicas de valoración se utilizan para evaluar los síntomas y especificar la gravedad de la enfermedad en la esquizofrenia. Pueden considerarse una forma de cuantificar el juicio clínico de la psicopatología actual y el cambio de los síntomas con el tiempo. Utilizadas habitualmente en los ensayos clínicos para evaluar la eficacia de los tratamientos de la esquizofrenia, las escalas también se emplean en contextos clínicos, aunque el tiempo necesario para su administración y la disponibilidad de evaluadores formados son aspectos que limitan su uso. Se han elaborado escalas más modernas, teniendo en mente su carácter práctico en el contexto clínico y una mejor evaluación de los síntomas negativos, para evaluar la esquizofrenia, pero no hay consenso sobre cuál es la mejor escala de valoración.
Escalas de valoración de la esquizofrenia8-14
La Escala de síndromes positivo y negativo (Positive and Negative Syndrome Scale, PANSS)15 es la escala clínica de valoración más utilizada y se creó a partir de la necesidad de reducir la heterogeneidad de lo que se sabía acerca de la esquizofrenia. La PANSS tiene 30 apartados y 3 subescalas; las puntuaciones varían entre 1 (ausente) y 7 (extremo), de modo que unas puntuaciones más altas indican una mayor intensidad de los síntomas. Los apartados de la subescala de síntomas positivos son delirios, desorganización conceptual, comportamiento alucinatorio, excitación, grandiosidad, suspicacia y hostilidad. Los apartados de síntomas negativos (SN) son embotamiento afectivo, retraimiento emocional, relaciones pobres, retraimiento social pasivo-apático, dificultad para el pensamiento abstracto, falta de espontaneidad y flujo de conversación, pensamiento estereotipado Dado que el pensamiento estereotipado y la dificultad para el pensamiento abstracto ya no se consideran síntomas negativos, la inclusión de estos apartados puede confundir el análisis de los síntomas negativos cuando se utiliza la subescala SN de la PANSS16. Los apartados de psicopatología general, que guardan una relación inconstante con los dominios de síntomas positivos o negativos, comprenden preocupación somática, ansiedad, sentimientos de culpa, tensión, manierismos y posturas, depresión, retraso motor, falta de cooperación, contenido inusual del pensamiento, desorientación, atención deficiente, falta de juicio e introspección, alteración de la voluntad, control deficiente de los impulsos, preocupación y evitación social activa.
Dada la importancia de los síntomas negativos como objetivos en el desarrollo de fármacos, se han elaborado escalas más modernas para una evaluación más exacta de este dominio. La Escala breve de síntomas negativos (Brief Negative Symptom Scale, BNSS)12 y la Entrevista para la evaluación clínica de los síntomas negativos (Clinical Assessment Interview for Negative Symptoms, CAINS)13 contienen apartados que abarcan los 5 tipos de síntomas negativos.
| Apartados de la Escala abreviada de síntomas negativos12 | Apartados de la Entrevista para la evaluación clínica de los síntomas negativos13 |
| Factor de anhedonia/abulia/asociabilidad: • Anhedonia/intensidad del placer • Anhedonia/frecuencia del placer • Anhedonia/intensidad del placer esperado • Angustia • Asociabilidad/comportamiento • Asociabilidad/experiencia interna • Abulia/comportamiento • Abulia/experiencia interna | Factor de motivación y placer: • Motivación para las relaciones íntimas con familiares/cónyuge/pareja • Motivación para amistades íntimas y relaciones amorosas • Frecuencia de relaciones sociales placenteras: última semana • Frecuencia de relaciones sociales placenteras esperadas: próxima semana • Motivación para las actividades laborales y escolares • Frecuencia de actividades laborales y escolares placenteras esperadas: próxima semana • Motivación para las actividades recreativas • Frecuencia de actividades recreativas placenteras: última semana • Frecuencia de actividades recreativas placenteras: próxima semana |
| Factor de expresividad: • Embotamiento afectivo/expresión facial • Embotamiento afectivo/expresión vocal • Embotamiento afectivo/gestos expresivos • Alogia/cantidad de habla • Alogia/elaboración espontánea | Factor de expresividad emocional: • Embotamiento afectivo/expresión facial • Embotamiento afectivo/expresión vocal • Embotamiento afectivo/gestos expresivos • Alogia/cantidad de habla |
Diagnóstico diferencial: Si no es esquizofrenia, ¿qué es?
Dado que los signos y síntomas de la esquizofrenia no son específicos únicamente de esta enfermedad, los médicos deben descartar primero otros trastornos médicos o de salud mental que puedan manifestarse con síntomas psicóticos, síntomas negativos o disfunción cognitiva antes de poder establecer un diagnóstico de esquizofrenia. Esto se logra mediante exploración física, anamnesis, análisis y pruebas de cribado, exploración psiquiátrica, el uso de los criterios de la CIE e información de ayuda obtenida, con permiso, de familiares y amigos.
Los criterios diagnósticos de la esquizofrenia y otros trastornos psicóticos hacen referencia a 5 dominios de la psicopatología (alucinaciones, delirios, habla desorganizada, comportamiento psicomotor anormal y síntomas negativos). La intensidad y duración de los síntomas de cada uno de estos dominios pueden ser diferentes en personas con el mismo diagnóstico y pueden contribuir a las decisiones relacionadas con el diagnóstico diferencial17.
Trastornos a descartar: Diagnósticos diferenciales en la esquizofrenia3,18
| Diagnósticos diferenciales | Por qué no es esquizofrenia según la CIE-11 |
| Trastorno esquizoafectivo (6A21) | Componente del estado de ánimo prominente; los requisitos diagnósticos de la esquizofrenia y del episodio depresivo maníaco, mixto o moderado o grave, se cumplen dentro del mismo episodio de enfermedad. |
| Trastorno esquizotípico (6A22) | Patrón de creencias extrañas y/o alteraciones perceptuales de larga duración (≥ 2 años) que no aumentan hasta el nivel de delirios o alucinaciones. |
| Trastorno psicótico agudo y transitorio (6A23) | Inicio agudo de síntomas psicóticos que surgen sin un pródromo y alcanzan su intensidad máxima en 2 semanas; no supera los 3 meses y suele durar entre unos días y 1 mes. |
| Trastorno delirante (6A24) | Inicio agudo de síntomas psicóticos que surgen sin un pródromo y alcanzan su intensidad máxima en 2 semanas; no supera los 3 meses y suele durar entre unos días y 1 mes. |
| Trastorno esquizofreniforme (CIE-10, F23.2)* | Solo delirios, sin otros síntomas de esquizofrenia (p. ej., alucinaciones auditivas persistentes, pensamiento desorganizado, síntomas negativos); persiste durante al menos 3 meses. |
| Trastorno esquizoide de la personalidad (CIE-10, F60.1)* | La duración total del trastorno es inferior a 1 mes. |
| Abuso de sustancias o psicosis inducida por sustancias (6C) | Patrón de larga evolución de poco interés en las relaciones sociales o la intimidad; solapamiento con los síntomas negativos; el trastorno no se manifiesta con psicosis. |
| Manía bipolar con síntomas psicóticos (6A60) | Los síntomas son una manifestación de intoxicación o abstinencia aguda y están en estrecha relación temporal con el consumo o la abstinencia. |
| Depresión bipolar (6A60) o trastorno depresivo mayor (con características psicóticas o catatónicas) (6A70) | Componente del estado de ánimo prominente; la psicosis solo se produce en presencia de un episodio del estado de ánimo y no llega al nivel de esquizofrenia. |
| Trastorno por estrés postraumático, Trastorno dismórfico corporal, Trastorno obsesivo-compulsivo | Componente del estado de ánimo prominente; la psicosis solo se produce en presencia de un episodio del estado de ánimo y no llega al nivel de esquizofrenia. |
| Neurología. Tumores del SNC, epilepsia del lóbulo temporal, traumatismo frontal o límbico, episodios cerebrovasculares, enfermedad de Huntington, leucodistrofia metacromática, hidrocefalia, síndrome de Wernicke-Korsakoff, enfermedad de Wilson, enfermedad de Jacob-Creutzfeldt | Rara vez se acompaña también de síntomas psicóticos. |
| Infecciones: SIDA, sífilis, encefalitis herpética | Los síntomas se deben a otra enfermedad. |
| Trastornos endocrinos | Los síntomas se deben a otra enfermedad. |
| Episodios metabólicos (porfiria intermitente aguda, deficiencia de vitamina B12, intoxicación por monóxido de carbono homocistinuria, intoxicación por metales pesados) | Los síntomas se deben a otra enfermedad. |
| Enfermedad de Fabry, enfermedad de Fahr, enfermedad de Hallervorden-Spatz, lupus eritematoso sistémico, encefalitis por anticuerpos contra receptores NMDA | Los síntomas se deben a otra enfermedad. |
*Ya no se especifica en la CIE-11.
Referencias
- Tandon, R. et al. Definition and description of schizophrenia in the DSM-5. Schizophr. Res. 150, 3–10 (2013).
- American Psychiatric Association. DSM-5 Diagnostic Classification. in Diagnostic and Statistical Manual of Mental Disorders (2013). doi:10.1176/appi.books.9780890425596.x00diagnosticclassification
- WHO. International statistical classification of diseases and related health problems – 10th revision. World Heal. Organ. (2011).
- Tarbox, S. I. & Pogue-Geile, M. F. Development of Social Functioning in Preschizophrenia Children and Adolescents: A Systematic Review. Psychol. Bull. 134, 561–583 (2008).
- Matheson, S. L. et al. Systematic meta-analysis of childhood social withdrawal in schizophrenia, and comparison with data from at-risk children aged 9-14 years. J. Psychiatr. Res. 47, 1061–1068 (2013).
- Schmidt, A. et al. Improving Prognostic Accuracy in Subjects at Clinical High Risk for Psychosis: Systematic Review of Predictive Models and Meta-analytical Sequential Testing Simulation. Schizophr. Bull. 43, 375–388 (2017).
- Keefe, R. S. E. Should cognitive impairment be included in the diagnostic criteria for schizophrenia? World Psychiatry 7, 22–28 (2008).
- Overall, J. E. & Gorham, D. R. The Brief Psychiatric Rating Scale. Psychol. Rep. 10, 799–812 (1962).
- Andreasen, N. C. Scale for the Assessment of Positive Symptoms (SAPS). Br. J. Psychiatry. Suppl. (1984).
- Kay, S. R., Fiszbein, A. & Opler, L. A. The positive and negative syndrome scale (PANSS) for schizophrenia. Schizophr. Bull. 13, 261–276 (1987).
- Axelrod, B. N., Goldman, R. S. & Alphs, L. D. Validation of the 16-item negative symptom assessment. J. Psychiatr. Res. 27, 253–258 (1993).
- Kirkpatrick, B. et al. The brief negative symptom scale: Psychometric properties. Schizophr. Bull. 37, 300–305 (2011).
- Kring, A. M., Gur, R. E., Blanchard, J. J., Horan, W. P. & Reise, S. P. The Clinical Assessment Interview for Negative Symptoms (CAINS): Final development and validation. Am. J. Psychiatry 170, 165–172 (2013).
- Llerena, K. et al. The Motivation and Pleasure Scale-Self-Report (MAP-SR): Reliability and validity of a self-report measure of negative symptoms. Compr. Psychiatry 54, 568–574 (2013).
- Kay, S. R., Opler, L. & Fiszbein, A. Positive and Negative Syndrome Scale Manual. (North Tonawanda, N.Y.: Multi-Health systems, 2000).
- Daniel, D. G. Issues in Selection of Instruments to Measure Negative Symptoms. Schizophr. Res. 150, 343–345 (2013).
- Barch, D. M. et al. Logic and justification for dimensional assessment of symptoms and related clinical phenomena in psychosis: Relevance to DSM-5. Schizophr. Res. 150, 15–20 (2013).
- Fatemi, S. H. & Clayton, P. J. The medical basis of psychiatry: Fourth edition. The Medical Basis of Psychiatry: Fourth Edition (2016). doi:10.1007/978-1-4939-2528-5
La Revisión Anual de Psicología Clínica
Diagnóstico psiquiátrico: lecciones del pasado con el DSM-IV y precauciones para el futuro con el DSM-5.

Los criterios de la CIE y el DSM para la esquizofrenia son ligeramente distintos, pero ambos se utilizan habitualmente para identificar los síntomas de la esquizofrenia, diagnosticarla y codificarla.
Download
Síntomas negativos: orígenes... Síntomas negativos: orígenes...
La distinción entre síntomas negativos primarios y secundarios puede ser la más importante en el léxico de los síntomas negativos, ya que tienen consecuencias La distinción entre síntomas negativos primarios y secundarios puede ser la más importante en el léxico de los síntomas negativos, ya que tienen consecuencias
Leer másREAGILA en la esquizofrenia aguda Nuestro producto en la esquizofreni...
Una vez establecido el diagnóstico de esquizofrenia, los médicos, los pacientes y las familias tienen que tomar importantes decisiones. Aunque parece de Una vez establecido el diagnóstico de esquizofrenia, los médicos, los pacientes y las familias tienen que tomar importantes decisiones. Aunque parece de
Leer más